Удаление желчного пузыря: альтернативы, показания, осложнения, восстановление
Содержание статьи
Операция по удалению желчного пузыря (холецистэктомия) занимает второе место по распространенности, уступая лишь удалению аппендикса. По данным открытых источников в США ежегодно проводят более полумиллиона операций, в Италии — 100 000. По России подобная статистика отсутствует, однако есть данные по распространенности желчнокаменной болезни (ЖКБ), которая в большинстве случаев и приводит к хирургическому вмешательству. Частота заболевания в РФ составляет 3-12% среди взрослого населения, в развитых странах чуть выше — 10-15%.
Желчнокаменная болезнь является важной медицинской и социальной проблемой. С точки зрения медицины, актуальным вопросом остается ранняя диагностика заболевания, еще до начала стадии камнеобразования. Решение данного вопроса осложняется тем, что у 60-80% больных отсутствует какая-либо симптоматика, связанная с наличием камней в желчном пузыре. В то время когда необходимо принимать решение о методе лечения, больной живет полноценной жизнью и ничего не подозревает. После нескольких лет камненосительства часто не остается иных альтернатив, кроме хирургического вмешательства. Кроме того, с возрастом послеоперационные риски и осложнения возрастают. Вероятность же того, что конкременты в желчном пузыре не дадут о себе знать в течение всей жизни, крайне мала. По мнению специалистов, латентное течение заболевания редко превышает 12 лет.
Социальная значимость проблемы связана с тем, что болезнь «молодеет», снижает качество жизни и нарушает активную деятельность трудоспособного населения.

Причины образования камней
В билиарной системе в основном образуются два типа камней: холестериновые и пигментные. Их основные характеристики представлены в таблице ниже.

Для начала процесса формирования холестериновых камней необходимо наличие следующих условий:
- перенасыщение желчи холестерином (ведущий фактор);
- нарушение моторики желчного пузыря;
- повышение содержания муцина, других пронуклеаторов, ионов кальция в желчи.
Однако даже одномоментное наличие указанных факторов далеко не всегда приводит к камнеобразованию. Организм человека обладает рядом защитных механизмов, препятствующих развитию желчнокаменной болезни.
Вероятность камнеобразования возрастает, если человек:
- пожилого возраста;
- неправильно питается (пища с высоким содержанием холестерина, очищенные углеводы);
- имеет наследственную предрасположенность к заболеванию (риск в 2-4 раза выше);
- принадлежит к народности, входящей в группу риска;
- женского пола (риск в 3-4 раза выше, беременный или многократно рожавший);
- имеет заболевания печени (цирроз, гепатит C);
- принимает определенные лекарства (оральные контрацептивы — риск в 2 раза выше).
Формирование пигментных камней, как правило, связано с повышенным образованием нерастворимого билирубина. К факторам риска при этом относят: пожилой возраст, инфекции желчных путей, заболевания крови, болезни печени.
Скорость роста камней составляет в среднем 2-5 мм в год.
Лечение желчнокаменной болезни без операции
Лечебная тактика тесно связана со стадией заболевания. Принято выделять 4 стадии болезни:
- предкаменная стадия (бессимптомная);
- стадия формирования конкрементов (может иметь латентное течение или сопровождаться симптоматикой: желчная колика, диспепсия, нехарактерные симптомы);
- стадия хронического калькулезного холецистита;
- стадия осложнений.
Общий принцип лечения следующий: чем раньше выявлено заболевание, тем больше вероятность избежать удаления органа.
В настоящее время желчнокаменная болезнь диагностируется при помощи УЗИ даже на предкаменной стадии. Основной вопрос — зачем человек пойдет на диагностику при отсутствии каких-либо жалоб на работу органов брюшной полости?! Если же каким-то чудом удалось диагностировать желчнокаменную болезнь на начальном этапе, то врач назначит консервативное лечение: лечебную физкультуру, диету №5, лекарственные препараты (для нормализации состава желчи, коррекции эндокринных нарушений, стимуляции выработки желчных кислот). Может также потребоваться прием антибиотиков для борьбы с инфекцией желчных путей.
На второй стадии болезни применяют медикаментозное растворение холестериновых камней при помощи препаратов желчных кислот. Данный метод подходит не всем, но по статистике может быть назначен 30% больных.
В клинической практике также применяется дробление желчных камней на более мелкие части при помощи ударных волн (ЭУВЛ). Мелкие фрагменты затем растворяют препаратами желчных кислот. Около 20% больных отвечают критериям, необходимым для ЭУВЛ.
Еще одна достаточно распространенная альтернатива холецистэктомии — чрескожный чреспеченочный холелитолиз. Это инвазивный метод лечения, предполагающий непосредственную доставку различных растворителей желчных камней в органы билиарной системы. Данные о применении этого метода в России крайне ограничены, однако контактное растворение конкрементов хорошо зарекомендовало себя в Западных странах. Эффективность данного метода составляет 95%, при этом курс лечения существенно короче по сравнению с другими нехирургическими процедурами.
В 2004 г. на базе Казанской государственной медицинской академии было проведено контактное растворение камней 5 женщинам. Успешность процедуры составила 100%. Для лечения потребовалось от 7 до 12 дней, при этом непосредственно процесс растворения занял всего лишь 12 ч. После лечения был назначен прием препаратов желчных кислот для предотвращения рецидива заболевания.
Среди главных недостатков вышеперечисленных методов следует выделить:
- ограниченность по размеру конкрементов для литолитической терапии и ЭУВЛ;
- применимость только к растворению холестериновых камней;
- высокую вероятность повторного камнеобразования.
На второй стадии по-прежнему актуальными остаются лечебная физкультура и диетическое питание.
Наличие противопоказаний к консервативным методам или их неэффективность в течение полугода служат показаниями к удалению желчного пузыря. Как правило, считается, что выжидательная тактика бессмысленна и лучше провести операцию планово, чем впоследствии столкнутся с возможными осложнениями в виде перитонита или разрыва органа.
На третьей и четвертой стадиях основным методом лечения является холецистэктомия. Это связано с появлением клинических симптомов болезни (колики, лихорадка), воспалением органа, развитием прочих осложнений. До и после операции важное значение имеют питание и лечебная физкультура. Они помогают значительно быстрее восстановится после хирургического вмешательства.
Показания к удалению желчного пузыря и виды операций (лапароскопия, лапаротомия)
Основными показаниями считаются:
- регулярно повторяющиеся или постоянные клинические симптомы (желчные колики, лихорадка);
- нефункционирующий желчный пузырь;
- наличие камней в общем желчном протоке;
- различного рода осложнения (загноение, водянка, гангрена, разрыв, рак желчного пузыря).
Существует международная бальная система по отбору пациентов для проведения операции по удалению желчного пузыря.
Основными видами хирургического вмешательства при желчнокаменной болезни являются лапароскопия и лапаротомия. Обе операции предусматривают удаление желчного пузыря. Существуют также методы, занимающие промежуточное положение между предложенными вариантами (например, холецистэктомия из мини-доступа). Кроме того, при высоких операционных рисках может применяться удаление камней с сохранением органа. Основная проблема при данном методе – высокая вероятность повторного камнеобразования.

Лапароскопическое удаление желчного пузыря происходит через небольшие отверстия. Основной инструмент – лапароскоп, специальный оптический прибор, предоставляющий хирургу обзор внутренних органов и возможность совершения манипуляций с ними. К явным плюсам метода относятся:
- малая травматичность;
- отсутствие косметических дефектов;
- короткие сроки госпитализации;
- возможность операции по полису ОМС;
- постоянное совершенствование техники и умений врачей.
К сожалению, несмотря на все плюсы метода в 4-8% случаев выявляются обстоятельства, вынуждающие врача перейти к отрытой холецистэктомии прямо во время операции.
В большинстве своем лапароскопическая холецистэктомия проводится через 4 отверстия. Однако в связи со стремительным развитием малоинвазивных технологий разработаны и другие виды этой операции. В частности, удаление органа может быть осуществлено через три, два и даже один разрез. При этом разрезы могут находиться не только в области живота, но и, например, на задней стенке влагалища.
Лапароскопия, в основном – плановая операция, к которой можно подготовиться. Срочные операции и неотложные состояния оперируют открытым методом. У лапароскопии достаточно широкий круг противопоказаний, включающий нарушения дыхательной и сердечно-сосудистой систем, перитонит, механическую желтуху, рак, острый панкреатит, сильное ожирение и поздние сроки беременности.
Открытую операцию по удалению желчного пузыря (лапаротомию) проводят через широкий разрез, как показано на рисунке выше. Из явных плюсов только возможность тщательно осмотреть все органы на наличие невыявленных ранее патологий. Из минусов: послеоперационный рубец, продолжительный восстановительный период, раневые осложнения (например, грыжа), нарушение дыхательной функции и нормального функционирования кишечника.
Постхолецистэктомический синдром (ПХЭС)
Чего ждать после удаления желчного пузыря? Все очень индивидуально и зависит от многих факторов: возраста, состояния организма, наличия других заболеваний брюшной полости, адаптационных возможностей пищеварительной системы, точности дооперационного диагноза, хирургических ошибок. В среднем Вы вернетесь к нормальной жизни спустя примерно 3 недели после лапароскопии [1]. Из неудобств только особый режим питания (диета № 5) и минимум медикаментов для коррекции работы органов брюшной полости. На этой радостной ноте стоило бы и закончить данную тему, особенно если Вы еще только собираетесь удалить желчный пузырь. На операцию лучше идти необременным дурными мыслями, с верой, что все будет хорошо.
Ну а для тех, кто привык контролировать положение вещей, вот главная новость: с вероятностью 10-50% у вас останутся дооперационные симптомы или же разовьются новые, что может привести к неудовлетворенности операцией и снижению качества вашей жизни. Данное явление получило название постхолецистэктомический синдром (ПХЭС) и в большинстве случаев требует лечения у гастроэнтеролога. Поскольку ПХЭС – понятие собирательное, объединяющее многие патологические состояния, то задача врача – поставить точный диагноз и назначить адекватное лечение. На рисунке ниже представлены основные причины, вызывающие постхолецистэктомический синдром.

После операции у пациентов может наблюдаться следующая симптоматика:
- боль в районе живота;
- боль, связанная с приемом пищи;
- тошнота;
- рвота;
- диспепсические расстройства;
- вздутие живота;
- метеоризм;
- анорексия;
- желтуха;
- лихорадка и озноб.
В качестве причин, вызывающих данные симптомы, можно выделить:
- болезни печени, поджелудочной железы (панкреатит у 70% больных ЖКБ), желудка (гастрит, язва) и двенадцатиперстной кишки (дуоденит);
- патологии желчных путей (например, камни, инфекционные поражения);
- дисфункции сфинктера Одди (мышца, управляющая поступлением желчи и панкреатического сока в двенадцатиперстную кишку);
- дуоденальные дивертикулы;
- синдром избыточного бактериального роста (у 58%, прошедших операцию);
- оставление длинной культи пузырного протока;
- пропущенные стеноз, рак;
- повреждения общего желчного протока во время операции.
Чтобы не быть голословными, приведем данные нескольких исследований, рассматривающих симптоматику пациентов до и после операции и оценивающих их общее удовлетворение этим методом лечения.
В исследовании [1] было опрошено 100 пациентов спустя год после проведения лапароскопии. У всех больных до операции наблюдалось 2 или более симптомов, характерных для желчнокаменной болезни. После удаления желчного пузыря у 61 человека вся симптоматика исчезла, у 14 человек – остался только один симптом, у 25 человек по-прежнему наблюдалось 2 и более симптомов. У 13 пациентов появились новые симптомы, отличные от тех, что были до операции (в основном это диспепсия, вздутие живота и метеоризм). Сводные данные по исследованию приведены на рисунке ниже.
В исследовании [2] было опрошено 573 пациента спустя полгода и больше после проведения лапароскопии. До операции у 75% был болевой синдром, после операции болевые ощущения остались у 25%. Прочие симптомы до операции присутствовали у 80% пациентов, после удаления пузыря таких людей осталось 43%. Что интересно, люди, имевшие только болевой синдром до хирургического вмешательства, реже сталкивались с другими, несвязанными с болью симптомами после операции. Развитие же неболевой симптоматики после операции чаще всего происходило у пациентов, страдавших диареей, непереносимостью жирной пищи, а также имевших полный букет из болевых и неболевых симптомов.
В работе [3] велось наблюдение за 113 пациентами в течение 18 месяцев после лапароскопии. Исследование показало, что такие симптомы как боль, тошнота, рвота и кислая отрыжка, практически полностью излечиваются операцией. Вероятность же ухода таких симптомов как изжога, метеоризм, обычная отрыжка, существенно ниже, около 60%. Новая симптоматика, отличная от предоперационной, была в основном связана с диареей (у 20%), изжогой (у 6,5%) и отрыжкой (у 3,5%).
В исследовании [4] велось наблюдение за 306 больными в течение 5 лет после лапароскопии. У 51,3% пациентов отсутствовали жалобы на протяжении всего срока наблюдения. В работе была сделана попытка установить исход операции в зависимости от варианта течения желчнокаменной болезни. Наибольший процент, удовлетворенных операцией, был в группе людей с болевым течением ЖКБ. Наибольшую неудовлетворенность исходом операции выразили те, у кого наблюдались билиарно-диспептические расстройства до хирургического вмешательства.
Также в исследовании было проанализировано влияние типа камней на исход операции. В случае с холестериновыми камнями вероятность благоприятного исхода операции была 40%, в случае с пигментными – 88%.

Еще один интересный факт, полученный в данном исследовании, касается сократительной способности желчного пузыря. Было установлено, что снижение этой функции вплоть до полного отключения органа, является прогностически благоприятным фактором в отношении исхода операции. Связано это с тем, что организм самостоятельно приспособился жить без этого органа.
Следует отметить, что люди с латентным течением ЖКБ, как правило, жалуются на ухудшение качества жизни после плановой операции. Не меняется эта ситуация ни через год, ни через 5 лет. Данные выводы получены специалистами Казанской государственной медицинской академии на основании личных исследований, а также на основании анализа работ других авторов. Кроме того, установлено, что часто удаление желчного пузыря при симптомном течении ЖКБ улучшает качество жизни лишь в краткосрочной перспективе. В течение 5 лет состояние человека может вернуться к предоперационному уровню.
Для тех, кому предоставленной информации недостаточно, оставляем ссылку на действующий форум о последствиях удаления желчного пузыря. Ветке, кстати, уже 8 лет, но вопрос по-прежнему остается актуальным.
Необходимо помнить, что ПХЭС часто можно предотвратить, пройдя качественное предоперационное обследование.
Независимо от того, насколько благоприятным будет исход операции, необходимо помочь организму адаптироваться к жизни без желчного пузыря. В этом могут помочь: правильное питание, адекватные физические нагрузки и при крайней необходимости грамотный гастроэнтеролог.
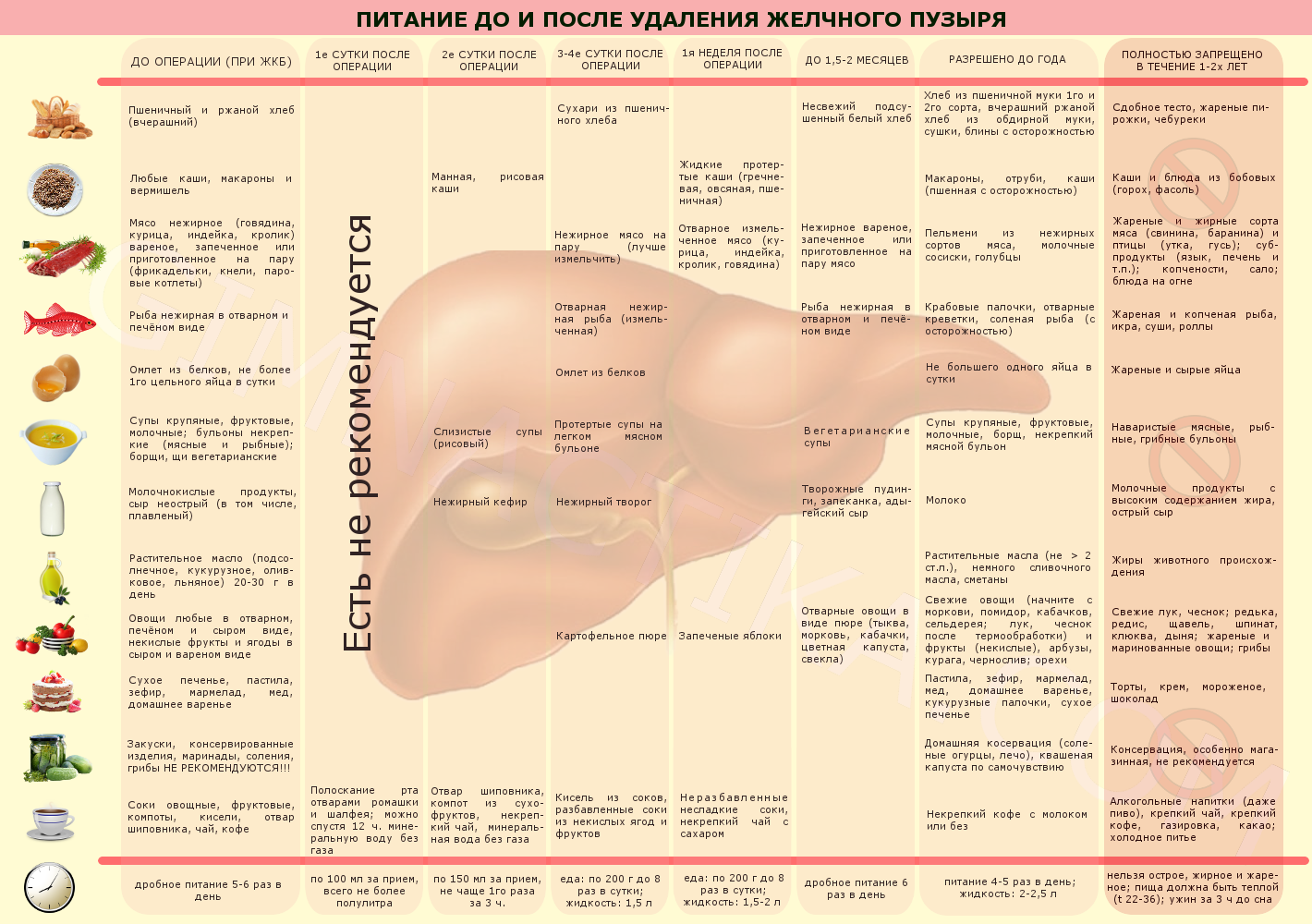
Питание после удаления желчного пузыря (диета № 5)
Хорошая новость заключается в том, что желчь вырабатывается печенью, а, следовательно, мы не теряем источник этой незаменимой для пищеварения субстанции. Плохая новость – желчный пузырь является временным хранилищем желчи и не позволяет ей постоянно стекать в двенадцатиперстную кишку. Отсутствие органа заставляет организм перестраивать пищеварительные процессы, но это происходит не так быстро, как бы того хотелось. Специалисты считают, что полноценной адаптации к «потере» желчного пузыря, не наступает даже на протяжении 10-15 лет [7], хотя на практике большая часть людей возвращается к обычному питанию примерно через год. Есть и такие счастливчики, которые соблюдают диету только в первые дни после операции, после чего начинают есть все подряд.
В любом случае соблюдение диеты будет нелишним, и хорошо, если Вы начали её придерживаться еще до операции. При желчнокаменной болезни обычно назначается диета № 5. После удаления желчного пузыря осуществляется постепенный ввод новых продуктов на протяжении 1,5-2 месяцев. Важно в этот период помнить о 3х вещах:
- питание должно быть дробным (5-6 раз в день);
- блюда желательно отваривать, готовить на пару или запекать;
- нельзя жирное, острое и жареное.
Спустя пару месяцев рацион можно существенно расширять, в частности, за счет свежих овощей и фруктов. Приемы пищи, по-прежнему, остаются частыми, необходимо исключать переедание и периоды голодания. Принципы питания в этом периоде во многом соответствуют диете № 5.
Из рациона питания на протяжении первого года после операции исключаются:
- жирные продукты (жирные сорта рыбы и мяса, сало, молочные продукты с высокой жирностью и т.д.);
- жареные блюда;
- консервация (домашняя с осторожностью), копчености, маринады и соленья (кроме некоторых домашних);
- острые приправы (горчица, хрен, перец, имбирь и т.д.), свежие лук и чеснок;
- субпродукты (язык, печень, желудки и др.);
- грибы в любом виде;
- редька, редис, щавель, шпинат, клюква, дыня, бобовые;
- свежий хлеб, сдобное тесто, кондитерские изделия (торты, крем, пирожные);
- мороженое, шоколад;
- алкоголь (в том числе пиво), какао, крепкий чай и кофе, газировка.
Основу рациона будут составлять нежирные сорта мяса и рыбы, различные каши, крупяные и овощные супы. Очень полезны молочнокислые продукты, отруби, свежие овощи и фрукты. Иногда балуйте себя десертами в виде меда, пастилы, мармелада или же домашнего варенья.
Самое главное прислушиваться к своему организму и вести записи. Каждый организм индивидуален и даже разрешенные продукты могут спровоцировать появление неприятных симптомов.
Примерное меню (рецепты блюд) стола № 5
Физические нагрузки после холецистэктомии
О том, какие нагрузки допускаются при желчнокаменной болезни и после холецистэктомии можно прочитать в других наших статьях.
Важным способом скорейшего восстановления после операции является лечебная гимнастика. Если операция плановая, то начинать заниматься лечебной физкультурой необходимо еще до операции. Важная роль в составе комплекса ЛГ отводится диафрагмальному, глубокому дыханию, пешим прогулкам.
В течение месяца после лапароскопии и 3х месяцев после лапаротомии следует избегать тяжелой физической работы, напряжения мышц брюшного пресса (не относится к специальным упражнениям в комплексе ЛГ), подъема тяжестей свыше 3 кг.
В заключении рекомендуем посмотреть видео об особенностях восстановительного периода после холецистэктомии.
Список литературы
- Post-cholecystectomy symptoms after laparoscopic cholecystectomy – https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2497962/pdf/annrcse01583-0055.pdf
- Symptoms before and after laparoscopic cholecystectomy for gallstones – https://www.ncbi.nlm.nih.gov/pubmed/15529838?dopt=Abstract
- Symptomatic outcome after laparoscopic cholecystectomy – https://www.ncbi.nlm.nih.gov/pubmed/11084841?dopt=Abstract
- Ильченко А.А. Болезни желчного пузыря и желчных путей: Руководство для врачей. – 2-е изд., перераб. и доп. – М.: ООО «Издательство «Медицинское информационное агентство», 2011. – 880 с.
- Коновалова М.А. Желчнокаменная болезнь и холецистит – https://www.rlsnet.ru/books_book_id_1_page_42.htm
- American College Of Surgeons / Cholecystectomy – https://www.facs.org/~/media/files/education/patient%20ed/cholesys.ashx
- Желчнокаменная болезнь и другие нарушения билиарного тракта – https://www.ismu.baikal.ru/src/downloads/9968fe86_jkb.pdf
- Гурвич М.М. Лечебное питание. Полный справочник / М. М. Гурвич, Ю. Н. Лященко. – М.: Эксмо, 2009. – 800 с.
- Радченко В.Г., Шабров А.В., Зиновьева Е.Н. Основы клинической гепатологии. Заболевания печени и билиарной системы. – Спб.: «Издательство «Диалект»; М.: «Издательство БИНОМ», 2005. – 864 с.
- Отдаленные результаты, последствия и издержки хирургического лечения кафедры желчнокаменной болезни – https://cyberleninka.ru/article/v/otdalennye-rezultaty-posledstviya-i-izderzhki-hirurgicheskogo-lecheniya-zhelchnokamennoy-bolezni
Автор: Антон Рихов